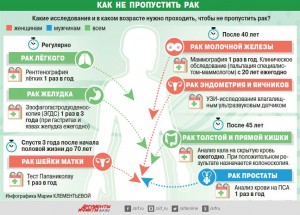
5 болезней, которые можно определить по глазам
5 болезней, которые можно определить по глазам
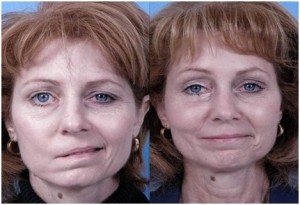
По статистике, проблемы со зрением есть у трети населения планеты. Однако далеко не все отклонения связаны именно с офтальмологией. Бывает, что по глазам можно определить и другие болезни. Обнаружить какой-то недуг по глазам опытному врачу-офтальмологу на самом деле не сложно. Ведь есть целый ряд ярких маркеров и признаков, которые указывают, что в организме развивается серьезная патология — и порой именно через глаза она «подает» первые сигналы.
Проводим диагностику
По глазам можно легко определить довольно серьезные патологии. Так, например, одним из заболеваний, нашедших свое отражение в органе зрения, является сахарный диабет. Он проявляется в виде диабетической ретинопатии. При осмотре глазного дна врач-офтальмолог увидит кровоизлияния, определенные отложения на сетчатке. Ярко проявляет себя и желтуха. В этом случае можно будет наблюдать пожелтение конъюнктивы, т.е. белка глаза.
Заболевание
По глазам можно определить и болезнь Вильсона-Коновалова. Данная патология по сути своей представляет врожденное нарушение метаболизма меди, из-за чего страдает нервная система и различные внутренние органы. Для такой болезни характерно появление золотого ободка вокруг радужки. Конечно же, в глазах можно «разглядеть» и артериальную гипертензию, или попросту — хроническое повышение давления. Тут врач-офтальмолог на осмотре сможет отметить, что вены полнокровные. По глазам можно рассмотреть и такое наследственное заболевание, какнейрофиброматоз. Данная патология предрасполагает возникновение опухолей. В глазах такая проблема находит свое отражение в виде узелков на радужке.
Откуда связь?
Естественно, многих интересует: как получается такая диагностика? Ответ прост. Глаза — часть организма, в котором, как известно, все взаимосвязано. Так, например, при проблемах с печенью желтеет конъюнктива по той причине, что в крови выделяется обильное количество вещества, окрашивающего кожу.
При сахарном диабете и гипертонии воздействие идет на сосуды, а те из них, что расположены в глазах, можно легко увидеть. Как правило, это происходит во время стандартного осмотра. Достаточно просто взглянуть через зрачок на глазное дно человека, чтобы понять, в каком состоянии находится его сосудистая система.
Любой ли врач увидит
Грамотный высококвалифицированный врач-офтальмолог, проводя исследование, увидит все вышеперечисленные заболевания. Для этого надо сделать биомикроскопию глаз и обычный осмотр глазного дна — визуальный бесконтактный осмотр глаза с помощью офтальмологической щелевой лампы. Такой прибор включает в себя микроскоп и источник света, что позволяет изучить полностью поверхность конъюнктивы, а также осмотреть поверхность век. Здесь осмотр ведется под большим увеличением. При этом никаких болей в процессе пациент не испытывает. Во время биомикроскопии будут хорошо видны узелки, ободки вокруг радужки. Если врач заметит изменения, он посоветует посетить узконаправленного специалиста с целью уточнения диагноза.
Тревожные звоночки
Конечно же, стоит и самим внимательно прислушиваться к себе. Ведь в некоторых случаях заподозрить, что что-то идет не так возможно и самостоятельно. Так, например, первое, на что надо смотреть — пожелтение конъюнктивы. Как только белок глаза начинает приобретать характерный оттенок, надо срочно бежать к терапевту, т.к. это могут быть не только гепатит А (пищевой, или как его еще называют в быту — желтуха), но и гепатит В или С.
Также следует наблюдать и за радужкой. К примеру, если меняется цвет глаз. Если раньше глаза были, например, голубыми, а затем поменяли цвет, и на них появилась небольшая черная точка, стоит провериться у онколога, т.к. такая ситуация указывает на развитие меланомы — одного из самых опасных онкозаболеваний. При такой злокачественной опухоли приходится полностью удалять глазное яблоко. Узелки, образующиеся при нейрофиброматозе, также могут быть хорошо заметны. Правда, в основном их легко смогут разглядеть у себя обладатели серо-голубых или светло-коричневых глаз.
Если вас что-то смущает в состоянии собственных глаз, лучше не ждать, что это пройдет само, а обратиться за помощью к специалистам. Посетите врача-офтальмологаи терапевта, сдайте анализы. Это позволит подтвердить или опровергнуть те или иные диагнозы.
Инсульт, 10 фактов которые Вы обязаны знать
Факт 1
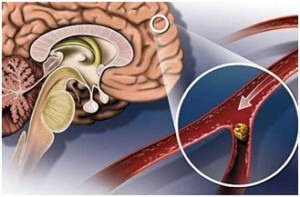
Инсульт происходит, если кровеносный сосуд в мозге либо блокируется (бляшкой, тромбом – ишемический инсульт), либо разрывается (геморрагический инсульт). После того, как часть нервных клеток погибает, организм утрачивает одну из функций, которую выполняли погибшие клетки. В результате отмирания части мозга может наступить паралич, потеря речи, онемение частей тела и другие серьезные нарушения. Чем больше область омертвения в мозге, тем более серьезные последствия имеет инсульт.
Факт 2
Статистика инсультов такова, что 80% из них приходятся на ишемические. Жертвами часто становятся пациенты с фибрилляцией предсердий, то есть нарушение ритма сердечных сокращений создает условия для формирования тромба в ушке левого предсердия. Такой тромб с током крови может переноситься в любой орган, и часто — в головной мозг.
Факт 3
90% инсультов соотносят с такими причинами как высокое кровяное давление, употребление жирной пищи, курение, низкий уровень физической активности, повышенный уровень холестерина, диабет, злоупотребление алкоголем, стрессы и сердечно-сосудистые заболевания.
Факт 4
Даже если у вас нет вышеперечисленных заболеваний, после 40 лет вы рискуете быть подверженным транзиторным ишемическим атакам (ТИА) — остро наступающим приступам очаговых или общемозговых расстройств, обусловленных нарушением церебрального кровообращения, продолжительностью от нескольких минут до 24 часов.
ТИА повышает риск развития ишемического инсульта. Так, в первые 48 часов после появления симптомов ТИА инсульт головного мозга развивается у 10% больных, в течение последующих 3-х месяцев – еще у 10%, в течение 12 месяцев – у 20% больных, а вследующие 5 лет – еще 10-12% их попадают в неврологическое отделение с диагнозом «ишемический инсульт». Основываясь на этих данных можно сделать вывод, что транзиторная ишемическая атака – это неотложное состояние, требующее экстренной медицинской помощи.
Факт 5
Наиболее распространенными симптомами инсульта являются внезапная слабость или онемение лица, руки или ноги, чаще на одной стороне тела. Другие симптомы включают в себя:
- спутанность сознания, трудности произношения или понимания речи;
- затрудненное зрительное восприятие одним или двумя глазами;
- трудности при ходьбе, головокружение, потеря равновесия или координации движения;
- сильную головную боль без определенной причины, потерю сознания.
Последствия инсульта зависят от того, насколько серьезно, и какая часть мозга повреждена. Очень тяжелая форма инсульта может вызвать внезапную смерть.
Факт 6
Прием назначенных вашим врачом препаратов лишь один из способов профилактики инсульта, однако, соблюдать его требуется неукоснительно. Особенно людям, входящим в группу риска. При риске инсульта терапия антикоагулянтами назначается пожизненно, при повышенном уровне холестерина показана специальная диета, при повышенном давлении – гипотензивные препараты.
Факт 7
Многие предполагают, что самое страшное при инсульте это не умереть, а на всю жизнь остаться инвалидом. На самом деле восстановление после инсульта головного мозга возможно. Для лечения и ранней реабилитации нужны инструктор по ЛФК, врач физкабинета, массажисты и т.д. Известны случаи восстановления 50-летних после перекрестного инсульта и нескольких месяцев реанимации. Многое зависит от воли человека.
Факт 8
Иногда расстройства, вызванные инсультом, быстро проходят, спустя несколько месяцев у человека полностью восстанавливается зрение, моторика и он может приступить к прежней работе. В других случаях восстановление нарушенных функций затягивается. Надо быть готовым к тому, что лечебная гимнастика и занятия по восстановлению зрения, речи, моторики должны будут проводиться длительно и обязательно систематически. Особенно настойчиво необходимо заниматься в первые 2-3 месяца после перенесенного удара — не пропуская ни дня, постепенно увеличивая нагрузку.
Факт 9
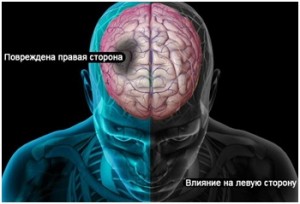
Инсульт левого полушария головного мозга встречается чаще, чем правого. На его долю приходится 57% всех клинических случаев заболевания. И поскольку левое полушарие отвечает за речевую и логическую функцию, то при инсульте левой стороны кроме парализации правой части тела, самым первым нарушением является языковые и речевые проблемы. Нарушения речи, невнятное и нечеткое произношение, непонимание услышанной речи, человек может изъясняться только обрывками слов или набором звуков — это касается только правшей (для левшей все наоборот). При левостороннем инсульте может быть парализована правая сторона лица, или произойти правосторонний паралич руки, ноги. Человек не может нормально читать, писать, нарушается артикуляция, происходит потеря речевой памяти.
Факт 10
При инсульте правой стороны мозга нарушений речи у пациентов не наблюдается. По этой причине они позже обращаются за первой медицинской помощью и позже получают диагноз. То есть инсульт правого полушария считается более опасным, так как часто время на оказание первой экстренной помощи (первые 3 часа после первых признаков инсульта) бывает упущено, и отмирает большее число клеток мозга, восстановить которые невозможно.
Последствия инсульта правой стороны мозга следующие:
- парализация левой стороны лица, левосторонний паралич руки, ноги;
- нарушения восприятия тела;
- потеря памяти;
-
нарушения зрения.
Так же необходимо принимать медикаментозные препараты, которые прописал Вам врач .
(тромбоасс, или кардиомагнил, или аспирин кардио). Эти препараты улучшают свойства крови. В результате улучшается кровоток в сосудах и снижается вероятность образования атеросклеротических бляшек в сосудах.
Необходимо периодически принимать Омега-3 ( рыбий жир). Ищите препарат внимательно, так как сейчас помимо натурального рыбьего жира много синтетического. Такие лучше не пить.
Витамин Е в дозировке 100 мг.
Следить за артериальным давлением. По новым данным артериальное давление выше 120/80 у людей старше 40 лет считается высоким.
Следить за весом и питанием. По возможности, употреблять морепродукты, оливки, овощи и фрукты. Это так называемая средиземноморская диета.
Следить за уровнем глюкозы в крови.
Наследственность играет роль в возникновении инсульта. Но если следить за собой, то вероятность возникновения падает.
Больше гулять, делать зарядку, лечебную физкультуру, упражнения.
Люди, которые пережили инфаркты, ишемию или инсульты, могут максимально продлить свою жизнь, если будут совершать минимальные движения каждые двадцать минут. Даже периодические прогулки по комнате могут помочь потратить около 770 килокалорий в день.
Следите за своим здоровьем и помните, что Вы нужны своей семье, нужны друзьям.
Фельдшер КМП Л.В. Довжикова
Инсульт – факторы риска
Инсульт – факторы риска
Опасность инсульта столь высока, что врачи советуют очень внимательно прислушиваться к своему здоровью и протестировать себя по следующим факторам риска:
- Один или несколько из кровных родственников перенесли инсульт или инфаркт миокарда;
- Склонность к микротромбообразованию;
- Наличие стенокардии, артериальной гипертонии, сахарного диабета, дисциркуляторной энцефалопатии;
- Сахарный диабет способствует атеросклерозу сосудов, а в сочетании с повышенным артериальным давлением – опосредованно и развитию инсульта. А сейчас сахарный диабет, высокое артериальное давление и лишний вес все чаще встречается у молодых людей.
- Курение, злоупотребление алкоголем, лишний вес;
- Нужно помнить: если у вас есть гипертензия и вы принимаете противозачаточные таблетки, вы рискуете здоровьем. А если еще и курите при этом – рискуете вдвойне. Курение – один из наиболее значимых факторов риска, причем пассивное не менее опасно. У курящих инсульт случается в 2 – 3 раза чаще. Полный отказ от курения через 2 года снижает этот риск на 50%.
- Периодические нарушения мозгового кровообращения.
- Один из важных факторов риска инсульта у пожилых людей – малоподвижный образ жизни. Пожилых принято беречь – и в магазин за них дети сходят, и уборку дома сделают. Но если человек может двигаться, такаягиперзабота противопоказана. Пожилым, не говоря уж о молодых, ежедневно нужна умеренная нагрузка. Под умеренной нагрузкой нужно понимать прогулки в медленном темпе в течение 30 минут (не менее двух с половиной часов в неделю) и к ним 10 – 15 минут – более интенсивные нагрузки: йога, или фитнес, прогулки в быстром темпе, или занятие на тренажере-велосипеде (не мене 1 ч 15 минут в неделю). Главное, чтобы нагрузки не вызывали потливость, одышку и сердцебиение. Но движение необходимо – это условие нормального тока крови.
- Огромную роль в развитии инсульта играет психическое состояние человека. Стрессы, переживания, нервные нагрузки повышают риск развития инсульта, особенно это касается людей, ранее перенесших инсульт.
Наверное, только единицы смогут ответить «нет» по каждому из этих пунктов, если ответ положительный, хотя бы на один из факторов, вы – в группе риска. И чем больше этих факторов, тем большая вероятность развития инсульта.
Факторы, с которыми нельзя бороться
-
Одним из таких факторов является возраст – 75 – 89% инсультов развиваются после 65 лет.
-
Определенную роль играет пол, так в возрасте с 44 и до 80 лет инсульты чаще всего встречаются у мужчин, а в молодом возрасте в связи с приемом противозачаточных средств и беременностью и после 80 лет – у женщин.
-
Третий фактор неожиданный: ученые выяснили, что риск инсульта после 55 лет в 2 раза выше у тех, чей вес при рождении был менее 2,5 килограмма в сравнении с теми, у кого вес был около 4 кг. Видимо, происходит не совсем хорошая закладка нервно-сосудистой системы и со временем это сказывается.
- Нельзя изменить и генетику. Если в семье были инсульты, то вероятность их возрастает на 30%. Но даже если такая генетика, такой вес при рождении и паспорт не радует, все равно есть возможность избежать инсульта.
Следим за давлением и пульсом
Главный фактор возникновения инсульта – артериальная гипертензия (высокое давление). Максимальное безопасное в возрасте до 65 лет – до 139 на 90. Если есть сахарный диабет, то эти рамки сужаются до 130 на 80. Все что выше – уже гипертензия.
У людей старше 75 лет для достаточного кровоснабжения мозга нужно поддерживать цифры давления в пределах 140 на 90 – 150 на 90.
Когда артериальное давление превышает 160/95 мм рт. ст., риск приступа вырастает в четыре раза. Если давление перескочило планку в 200/115 мм рт. ст. – то в десять раз.
При артериальной гипертензии необходимо обратиться к участковому врачу и подобрать адекватное лечение. С трудностями в снижении артериального давления сталкиваются те, кто принимает гипотензивные препараты лишь от случая к случаю, злоупотребляет соленой пищей.
У некоторых пациентов повышенное давление является симптомом другого заболевания, например почек, эндокринной системы и т.д. В таких случаях, чтобы нормализовать давление, необходимо дополнительно принимать лекарства с учетом основного заболевания.
Обязательно нужно следить и за пульсом. Мерцательная аритмия приводит к тяжелым инфарктам мозга. Многие вообще обнаруживают, что у них есть аритмия, когда инфаркт уже случился.
Сама по себе мерцательная аритмия увеличивает риск развития инсульта в 6 раз.
Симптомы инсульта
70% пациентов не осознают симптомов инсульта. Бывает, у человека случилась транзиторная ишемическая атака (это симптомы инсульта, которые продолжаются 24 часа), потом человека «отпускает», и он думает, что дальше все будет хорошо. Может, и будет, но не факт.
Что такое транзиторная ишемическая атака?
Это когда из-за недостаточного кровоснабжения не функционируют клетки мозга какого-либо участка мозга. Однако они живы, и когда кровоток восстанавливается, они снова функционируют, не отмирают. Но такая атака – повод очень серьезно заняться своим здоровьем. После нее в 10 раз вырастает вероятность развития инсульта. И тут обязательно нужно обратиться к неврологу, с ним определить все факторы риска и вовремя начать проводить противоинсультные мероприятия. Обязательно нужно также сделать УЗИ сосудов брахеоцефальных артерий (в области шеи и головы) – чтобы исключить наличие атеросклеротических бляшек и сужения сонных, вертебральных и внутримозговых артерий.
Итак, инсульт не всегда обнаруживает себя такими явными признаками, как сильнейшая головная боль, обморок или отказ рук и ног. Иногда симптомы выражены слабо и сами собой проходят в течение суток. Такую облегченную версию инсульта в народе называют «микроинсульт», хотя во врачебной терминологии такого понятия нет.
Специалисты подразумевают под микроинсультом лакунарный инсульт, развивающийся при поражении сосудов малого диаметра глубоко в полушариях головного мозга, или транзиторную ишемическую атаку (нарушение мозгового кровообращения с быстро исчезающими симптомами).
Коварность такой облегченной версии инсульта заключается как раз в том, что больные даже не подозревают о его появлении, списывая ухудшения в работе головного мозга на усталость, плохое самочувствие. В итоге человек не обращается к врачу и не торопится устранить факторы, которые могут привести к повторному, более тяжелому удару.
Между тем больные, перенесшие транзиторную ишемическую атаку, в несколько раз чаще подвергаются риску развития «большого» инсульта. Да и сами по себе микроинсульты в их многократном проявлении могут привести к снижению интеллектуальной деятельности головного мозга.
Симптомы инсульта любого вида в первую очередь зависят от того, какая часть мозга, и в каком объеме подверглась поражению.
|
Следует знать! При поражении левой части мозга, симптомы инсульта проявляются с правой стороны тела. Соответственно, если поражена правая сторона мозга, то риск приходится на органы, которые находятся слева. |
Первые признаки инсульта – это головная боль, дезориентация, спутанность сознания, ухудшение зрения, рвота, высокая температура.
Инсультное состояние сопровождается депрессией, неспособностью контролировать собственные эмоции. Кроме того, в зависимости от размеров зоны поражения, оно сопровождается угнетением сознания вплоть до коматозного состояния.
При ишемический инсульте больной начинает ощущать плавно возрастающую, с одной стороны тела, слабость в ноге и руке вплоть до онемения. Все это сопровождается, головокружением и сильной головной болью. Кроме того, при левостороннем инсульте, может наблюдаться нарушение речи. В отдельных случаях возможны судороги.
Основные симптомы инсульта
Как определить, что у человека инсульт? Как правильно себя вести в этой ситуации?
Существует семь основных первых признаков, которые обязательно следует запомнить (они все будут внезапными):
|
1. Перекос лица (онемение губы или половины лица). При наличии возможности, попросите человека улыбнуться, если это получается с трудом и один уголок рта опущен вниз, признак развивающегося инсульта «на лицо». 2. Нарушение речи: внезапно возникшие трудности с артикуляцией либо восприятием речи на слух – человек не способен внятно произнести самые простые предложения. 3. Изменение восприятия: человек не совсем понимает, где он, что происходит, и что ему говорят. 4. Нарушение зрения: двоение в глазах или пострадавший не видит части того, что падает в поле зрения. 5. Сильнейшее головокружение, не позволяющее стоять или идти, нарушение координации. 6. Слабость, онемение руки и/или ноги или неожиданная утрата способности двигать рукой или ногой, особенно на одной стороне тела; появление неспособности к жестикуляции 7. Очень сильная головная боль, необъяснимая, сдавливающая обручем. |
Обратите внимание, что при мини приступе симптомы могут быть менее выражены.
Признаки повторного инсульта у людей совпадают с симптомами, описанными выше. Но, к сожалению, последствия его тяжелее и выше процент инвалидности у людей, перенесших второй удар.
Указанные выше симптомы инсульта, показывают необходимость в безотлагательном вмешательстве медицинских специалистов, с целью срочного начала интенсивного лечения инсульта. Только оперативное вмешательство врачей поможет снизить повреждение мозга, а, возможно, остановить дальнейшее развитие этого страшного недуга.
Очень важно не пропустить первые симптомы инсульта и, не откладывая ни одной минуты, вызвать «скорую помощь», врачи которой помогут вовремя определить инсульт и отправить в больницу. Только в больнице можно диагностировать кровоизлияние в мозг. Компьютерная томография позволяет врачам узнать, вызваны ли симптомы закупоркой сосуда или кровотечением. Могут понадобиться дополнительные исследования, чтобы определить расположение закупорки или кровотечения в мозге.
Самая частая и непростительная ошибка – ожидать (а вдруг станет легче?) или пойти на прием к врачу в поликлинику и потерять драгоценное время.
Инсульт – это неотложное состояние! Если появился хотя бы один из перечисленных признаков, необходимо срочно вызвать скорую помощь. Жизнь человека, который подвергся атаке инсульта, зависит от того, насколько быстро он оказался в стационаре. Времени на спасение жизни не много: 3, максимально 6 часов (пока не наступили необратимые патологические изменения в пострадавших участках головного мозга). Только в первые часы после инсульта можно частично или полностью восстановить ток крови в пораженном участке мозга и спасти клетки мозга.
При лечении инсульта важна каждая секунда. Из-за кислородного голодания клетки мозга начинают быстро отмирать. Существуют лекарства, которые могут предотвратить повреждение мозга, но их необходимо использовать в течение первых трех часов после инсульта. В результате отмирания определенных участков мозга, части тела, которые они контролируют, не могут полноценно функционировать. Поэтому инсульт – это одна из самых распространенных причин инвалидности.
Немедленно вызовите «скорую помощь», при вызове постарайтесь как можно точно описать происходящее. Человеку, пострадавшему от инсульта, нужна помощь врачей-неврологов. Поэтому из вашего рассказа диспетчер должен правильно понять вас и направить к вам ту бригаду, которая действительно поможет.
Вызвать скорую или доставлять самим?
Работники «скорой» точно знают, в какой стационар нужно везти пострадавшего – туда, где наверняка работает невролог, и есть все возможности провести программу тромболизиса. При «самовывозе» есть риск попасть в больницу, где нет необходимого оборудования для проведения спасительных мероприятий. В этом случае можно потерять драгоценное время.
Не давать никаких лекарств! Это может лишь усугубить состояние пострадавшего. Адекватное лечение можно начинать лишь после проведения диагностики, а это уже дело специалистов.
До приезда «Скорой» примите следующие меры:
– Уложите больного на высокие подушки, голова должна быть приблизительно на 30о выше тела. Голова, плечидолжны лежать на подушке, чтобы не было сгибания шеи и ухудшения кровотока по позвоночным артериям.
– Если больной потерял сознание, его нельзя переносить, оказывайте помощь на месте. Помните! Нельзя использовать нашатырный спирт, он может вызвать остановку дыхания.
– Обеспечьте больному свободу дыхания, то есть снимите с него, если есть, тугой пояс, узкую одежду, также обеспечьте приток свежего воздуха в помещение, где располагается больной.
– Удалить изо рта протезы
– Если у больного началась тошнота или рвота, его голову нужно осторожно перевернуть набок, это позволит защитить дыхательные пути от рвотных масс. Также нужно аккуратно подставить полиэтиленовый пакет или тазик около больного. После того, как приступ рвоты прекратился, нужно как можно лучше очистить рот больного.
– Необходимо измерить артериальное давление больного и записать показания, чтобы сообщить врачу. Если давление высокое, то нужно помочь больному соответствующими медикаментами. Если они отсутствуют, то нужно положить на ноги больного грелку или бутылку с горячей водой. Во избежание ожогов нужно контролировать температуру воды.
– В такой ситуации нельзя суетиться и показывать больному вашего беспокойства, мы уж не говорим о том, чтобы показывать больному свой страх. Необходимо говорить спокойно и всеми возможными способами оказать моральную поддержку больному.
– Если не прощупывается пульс и прекратилось дыхание, немедленно переходите к непрямому массажу сердца и искусственному дыханию «рот в рот».
– По приезду скорой помощи вы должны сообщить врачам полную картину события. Ваша речь должна быть быстрой, но внятной. Слова должны быть короткими, но по максимуму информативными.
– Больной при инсульте транспортабелен всегда лежа, только если это не кома 3-й стадии.
![]() При возникновении у человека тревожных симптомов действуйте очень быстро и четко. Помните о том, что попрошествии 3-6 часов после начала инсульта, вернуть больного к полноценной жизни будет невозможно.
При возникновении у человека тревожных симптомов действуйте очень быстро и четко. Помните о том, что попрошествии 3-6 часов после начала инсульта, вернуть больного к полноценной жизни будет невозможно.
Первые минуты прединсультного состояния определяют дальнейшее течение болезни. Поэтому ваша помощь играет огромную роль для больного. Быстрое и своевременное распознавание симптомов инсульта в союзе с качественной доврачебной помощью помогут сохранить жизнь больному и обеспечить ему полную дальнейшую реабилитацию: Распознать ИНСУЛЬТ – Спасти ЖИЗНЬ
План действий для профилактики инсульта после 55 лет
1. Делать кардиограмму 1 раз в год.
2. Следить за артериальным давлением и знать свою норму.
3. Следить за пульсом (исключить мерцательную аритмию).
4. Сдавать анализ крови на уровень глюкозы (чтобы не пропустить сахарный диабет) и уровень холестерина хотя бы 1 раз в год.
5. Не курить и избегать мест, где курят.
6. Помнить: безопасная суточная доза крепкого алкоголя для мужчин – 30 г, для женщин – 15 г.
7. Есть по 5 фруктов или овощей в день.
8. Не есть жирную пищу.
9. Ограничить потребление соли.
10. Не переедать. Разнообразить питание, оптимально – 5 блюд и не менее 3 приемов пищи в день.
11. Вести подвижный образ жизни.
Ученые предупреждают, что употребление кофе, занятия любовью, злость или даже сморкания — все это может значительно увеличить шансы на инсульт. Казалось бы, такие безобидные повседневные потребности как посещение туалета, питье колы или прыжки, могут, как ни удивительно, вызвать резкое повышение артериального давления и привести к субарахноидальному кровоизлиянию – фактору, который является фатальным для более половины женщин, когда-то пострадавших от серьезных заболеваний сердечно-сосудистой системы.
На самом деле спровоцировать инсульт может что угодно: болезнь, стресс, неправильное питание, пассивный образ жизни, вредные привычки и даже активные занятия спортом.
Фельдшер КМП Л.В. Довжикова
Инсульт
Инсульт
Стремительный темп жизни добавляет все больше условий не только для улучшения качества жизни человека, но и для увеличения числа различных недугов. Наиболее распространенными являются сердечно-сосудистые заболевания.
Инсульт – состояние, при котором происходит нарушение кровоснабжения определенного участка мозга. Это приводит к отмиранию его клеток либо разрыву сосуда. Данное заболевание находится на втором месте в списке самых частых причин смерти и инвалидности человека. По данным медицинской статистики, вернуться к нормальной жизни могут только 8% перенесших его людей, около 20% не могут самостоятельно ходить и чуть больше 30% нуждаются в особом уходе и помощи близких. Поэтому крайне важно уделить особое внимание профилактике и своевременной диагностике.
Самое страшное, что инсульт не болит, – говорит невролог. – Если сердце болит, кинжальная боль, то инсульт не болит, и люди, как правило, оставляют это на потом. А время будет упущено, и последствия будут необратимы".
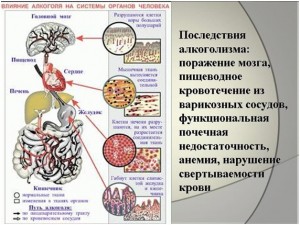
Чаще всего как геморрагический инсульт, так и ишемический инсульт, развиваются на фоне гипертонической болезни, болезни сердца (мерцательная аритмия, пороки, пароксизмальная тахикардия), сердечной недостаточности, церебрального атеросклероза.
Самый распространенный тип инсульта – это ишемический инсульт. В эту категорию попадает 9 из 10 случаев заболевания. Причина данного типа инсульта – это закупорка тромбом сосуда в мозге. Тромб может образоваться в самом мозге или попасть в него из других частей тела с кровотоком.
При ишемическом инсульте причиной закупорки чаще всего становятся: кусочки, отрывающиеся от атеросклеротических бляшек в крупных сосудах шеи или тромботических наложений на клапанах сердца; тромбы, образующиеся на крупных бляшках в местах сужения сосудов, спазмы сосудов в течение длительного времени также становятся причиной ишемического инсульта.
Инсульт геморрагический возникает реже и отличается от ишемического инсульта тем, что разрыв сосуда происходит при высоком артериальном давлении, так как стенка артерии при атеросклерозе неравномерно истончена.
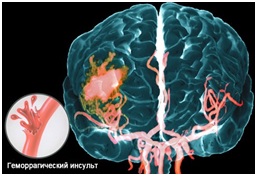 При таком инсульте кровь под высоким давлением раздвигает ткани мозга и заполняет образовавшуюся полость, так возникает кровяная опухоль, или внутримозговая гематома.
При таком инсульте кровь под высоким давлением раздвигает ткани мозга и заполняет образовавшуюся полость, так возникает кровяная опухоль, или внутримозговая гематома.
Или же при геморрагическом инсульте кровоизлияние происходит при разрыве мешотчатого образования на стенке сосуда, которое называется аневризмой, такое кровоизлияние чаще бывает в оболочке мозга и называется субарахноидальным (САК). Возникает такое кровоизлияние чаще до 40 лет.
Внезапно возникает ощущение удара в голову (иногда его сравнивают с ударом кинжала в голову), сильнейшая головная боль (при этом человек кричит от боли и далее теряет сознание), могут быть судороги, но сознание, как правило, восстанавливается. Больной сонлив, заторможен, стонет от боли, держится руками за голову, часты рвота, тошнота. Но, в отличие от инсульта с кровоизлиянием и с образованием мозговой гематомы, у такого пациента нет параличей.
Однако ишемический инсульт более коварен, чем геморрагичекий инсульт, подчас признаки ишемического инсульта нечетки, нарастают постепенно или "мерцают". При геморрагическом инсульте в полушарии головного мозга с образованием внутримозговой гематомы – проявления бурные: на фоне гипертонического криза возникает или значительно усиливается головная боль, часто в одной половине головы, затем больной теряет сознание, лицо становится сизым или красным, дыхание хриплое, часто бывает многократная рвота. Через некоторое время при таком инсульте может развиться судорожный припадок с преобладанием судорог на одной половине тела, зрачок на стороне инсульта расширяется.
Если больной приходит в сознание, то у него оказываются парализованными конечности, если справа, то отмечаются нарушения речи, если слева, то у больного имеются выраженные психические отклонения (не знает сколько ему лет, где находится, не узнает близких, считает себя полностью здоровым и т.п.).
При таком ишемическом инсульте всегда наблюдается ригидность мышц затылка: невозможно пригнуть голову спереди так, чтобы подбородок коснулся груди (из-за выраженного напряжения мышц шеи) и ригидность мышц ног: невозможно поднять прямую ногу за пятку (также из-за выраженного напряжения мышц ноги) – признаки раздражения кровью мозговых оболочек, т.н. менингеальный синдром.
При геморрагическом инсульте в стволе мозга больные не живут более 2 суток и погибают, не приходя в сознание.
При субарахноидальном кровоизлиянии из аневризмы инсульт чаще случается после физической нагрузки: подъем тяжести, попытка сломать палку через колено, нервный стресс, сопровождающийся кратковременным подъемом артериального давления.
Преходящие нарушения мозгового кровообращения (ПНМК) наиболее коварны. В зависимости от стороны и места поражения мозга возникает слабость в руке или руке и ноге на одной стороне, часто сопровождаясь расстройствами речи – "каша во рту", или "словесная окрошка", иногда развивается слепота на половине поля зрения или полная. Эти явления исчезают через несколько минут или реже часов, но в течение суток могут повторяться не единожды. Приехавший на вызов врач скорой помощи может увидеть уже "здорового человека", хотя 10-15 минут назад больной не мог ни слова сказать, ни рукой пошевелить. В это время и родственники успокоились и доктор не особо волнуется, больной остается дома, а на утро просыпается с тотальной афазией и наполовину парализованным.
Наличие ПНМК – 100 % показание для госпитализации по скорой помощи, так как преходящее нарушение мозгового кровообращения – это не свершившийся инсульт, но инсульт, который рано или поздно произойдет, и необходимо воспользоваться данным сигналом, чтобы устранить причины инсульта.Распознавание острого нарушения мозгового кровообращения несложно, когда имеются грубые параличи, расстройства сознания и речи, труднее с преходящими нарушениями, но тактика должна быть одна – госпитализация по скорой помощи, если больной не очень пожилого возраста и не в коме.
Фельдшер КМП Л.В. Довжикова
Чесотка
Чесотка
Заболевания кожи поражают многих людей, и это может быть вызвано не только злоупотреблением правил личной гигиены, но и воздействием прочих факторов. Одним из неприятных недугов, вызывающих зуд, сыпь и прочие явления, выступает чесотка.Заболевания кожи поражают многих людей, и это может быть вызвано не только злоупотреблением правил личной гигиены, но и воздействием прочих факторов. Одним из неприятных недугов, вызывающих зуд, сыпь и прочие явления, выступает чесотка.
Чесотку вызывают самки чесоточного клеща, которые могут иметь длину 0,5 мм, самцы – вдвое меньше. Спаривание паразитов традиционно происходит на кожной поверхности человека.Попадая на кожу человека, они проделывают ходы под роговым слоем эпидермиса, откладывая ежедневно по 2-3 яйца. Из яиц вылупляются личинки, которые через 2-3 недели превращаются в половозрелых особей.
Чесотка передается только от человека к человеку. Чаще всего заражение происходит при тесном контакте с больным. Этому способствует скученность населения, антисанитарная обстановка и беспорядочная половая жизнь. В редких случаях возможен путь передачи через предметы быта (постельное белье, полотенца, мочалка и т.д.). Среди детей инфекция может передаваться через игрушки, если ими предварительно пользовался больной ребенок.
Симптомы чесотки
Чесотку можно заподозрить при сочетании интенсивного кожного зуда, усиливающегося в ночное время или после горячего душа и специфической сыпи.
На коже можно обнаружить чесоточные ходы, которые выглядят как тонкие извилистые полоски длинной 3-15 мм с маленькой везикулой (пузырьком) на конце. Помимо чесоточных ходов сыпь может быть представлена папулами (небольшие прыщики) или маленькими мокнущими шелушащимися бляшками.
Обычно страдают участки тела с тонкой кожей:
сгибательная поверхность лучезапястных суставов,
разгибательная поверхность предплечий, локтевого сустава,
боковые поверхности туловища,
межпальцевые промежутки,
кожа в складке под молочными железами,
наружные половые органы.
У маленьких детей отмечают несколько иную локализацию чесотки: она поражает внутренние края стоп, подошвы, ладони, ягодицы, лицо и кожу головы.
Зуд обусловлен аллергической реакцией на экскременты клеща. Сильный зуд, сопровождающий чесотку, приходит к расчесам и экскориациям. Расчесывая кожу, больные нередко заносят на воспаленные участки кожи дополнительную бактериальную инфекцию. Вследствие этого чесотка может осложняться различными гнойничковыми инфекциями.
Диагностика чесотки
Опытный врач может поставить диагноз, основываясь только на симптомах заболевания, однако в некоторых случаях для уточнения диагноза требуется микроскопическое исследование. Если чесотка выявлена у одного из членов семьи, остальным также желательно пройти обследование у дерматолога.
Лечение
Самопроизвольно чесотка никогда не проходит и может протекать многие месяцы и годы, временами обостряясь. Чтобы излечить больного чесоткой, достаточно уничтожить клеща и его яйца, что легко достигается применением местных средств.
Не занимайтесь самолечением и не применяйте народные средства. В настоящее время разработан целый ряд эффективных препаратов для борьбы с этим заболеванием. Обратитесь к дерматологу, и вам будет назначено адекватное лечение.Перед втиранием противочесоточного средства больному рекомендуют принять горячий душ, который способствует механическому удалению с поверхности кожи клещей и разрыхлению рогового слоя. При наличии гнойничковых заболеваний кожи душ принимать не рекомендуется.
Противочесоточные средства втирают в кожу туловища и конечностей, особенно тщательно – в места излюбленной локализации чесотки.
Кроме того следует знать, что при лечении чесотки важно провести максимально полную дезинфекцию своего жилья специальными средствами. Всю одежду больного, постельное белье, детские игрушки стирают в горячей воде или подвергают кипячению. Матрац, одеяло и другие вещи, которые нельзя постирать, дезинфицируют в дезинфекционной камере, проглаживают горячим утюгом или проветривают на воздухе в течение 5-7 дней.
Я выбираю жизнь
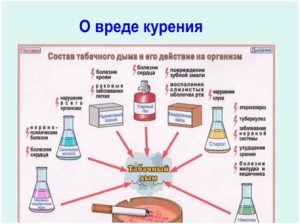
Неинфекционные заболевания- в основном, сердечно-сосудистые, онкологические, хронические респираторные заболевания и сахарный диабет- являются основными причинами смерти в мире. Ежегодно от них умирает более 36 млн (63% случаев смерти в мире), из которых 16 млн человек умирают преждевременно, то есть в возрасте до 70 лет. Факторами риска этих заболеваний являются употребление табака нездоровое питание недостаточная физическая активность и злоупотребление алкоголем.
Здоровый образ жизни по определению ВОЗ –образ жизни снижающий риск серьезного заболевания или преждевременной смерти. В 2017 году в Российской Федерации утвержден приоритетный проект «Формирование здорового образа жизни». В рамках данного проекта на территории всей страны возникла необходимость мониторировать его выполнение и оценить его эффективность на основе ожидаемой динамики приверженности здоровому образу жизни.
С августасреди населения района проводится мониторинг здорового образа. Интервьюерамиработали волонтеры из числа студентов ФСПО СМУ Свободненского медицинского училища. Это Синдеева Елена Валерьевна, Рассказов Павел Валерьевич, Афанасьева Елена Васильевна, ПеховаИлонна Александровна, Глаз Анна Юрьевна, Швец Ольга Юрьевна, которые добросовестно подошли к своим обязанностям. Опрашивая жителей о рационе питания, образе жизни, вредных привычках, заболеваниях, они разъясняли роль здорового образа жизни.
|
|
|
|
|
|
|
|
|
|
Главный врач ГБУЗ АО «Свободненская больница» Н.В. Лесик Заместитель главного врача по родовспоможению и детству О.В. Химиченко Фельдшер КМПЛ.В. Довжикова
|
|
Болезнь лучше предупредить, чем лечить
Болезнь лучше предупредить, чем лечить
В наше развитое время люди привыкли куда-то бежать и торопиться, успеть максимум. Быстро работать, изучать новое, питаться фастфудом, лечиться лекарствами с моментальным эффектом. Нет лишней минуты на расслабление и элементарное внимание к себе. Однако рано или поздно здоровье даст сбой. Чтобы не было поздно необходимо укреплять здоровье с раннего возраста..
ЗОЖ – это комплекс полезных привычек, только положительно влияющих на жизнедеятельность человека
Ведение ЗОЖ помогает каждому заботиться и ухаживать за своим организмом. Он способствует его укреплению, устойчивости и силе. Это так только при одном условии. Нужно использовать все его компоненты:
- правильное питание;
- занятие спортом;
- соблюдение личной гигиены;
- проведение разных видов закаливания;
- отказ или сведения к минимуму вредных привычек.
Правильное питание
 Питаться правильно, прежде всего, подразумевает под собой употреблять только полезные продукты питания. Они обеспечивают пополнение организма разными веществами, помогающими ему расти и функционировать. Правильно питание должно быть исключительно сбалансированным.
Питаться правильно, прежде всего, подразумевает под собой употреблять только полезные продукты питания. Они обеспечивают пополнение организма разными веществами, помогающими ему расти и функционировать. Правильно питание должно быть исключительно сбалансированным.
Человеку, особенно с проблемой лишнего веса, стоит придерживаться нескольких принципов правильного питания:
- Еда должна быть разнообразной. Это значит, что в рацион необходимо включить продукты и животного и растительного происхождения;
- Калорийность рациона не должна превышать суточную норму. У каждого она своя. При расчете нормы калорий учитываются многие аспекты образа жизни. Например, наличие физических нагрузок, лишнего веса, болезней и т.д.
- Не менее 5 приемов пищи в сутки. Они включают три основных и два перекуса. Чтобы всегда чувствовать себя хорошо, научитесь кушать 5 раз в день в одно и то же время;
- Кушайте медленно. Таким образом, вы вовремя ощутите чувство насыщенности, не переедите и насладитесь вкусом;
- Хорошо пережевывайте пищу. Это спасение для желудка и всей пищеварительной системы. Специалисты рекомендуют жевать пищу не менее двадцати раз;
- Ешьте жидкое. Обязательно ежедневно употреблять супы. Они способствуют выделению желудочного сока. Этим супы упрощают процесс переваривания других блюд;
- Употребляйте богатые на витамины овощи и фрукты. Это отличный вариант для перекуса. Свежие овощи и фрукты не только утолят голод, но и пополнят недостаток полезных веществ;
- Пить, пить и еще раз пить. Норма воды в сутки – 1,5-2 литра. Утром натощак выпивайте стакан воды. Для вкуса можно добавить лимон;
- Употребляем кисломолочные продукты. Лучше всего низкой жирности, но не обезжиренные. Они содержат полезный белок и способствуют скорейшему пищеварению;
- Ешьте только свежеприготовленные блюда. Со временем еда теряет полезные свойства.
Спорт и физические нагрузки
Наше тело – это наш главный инструмент. С его помощью мы можем выполнять все свои функции. Поэтому очень важно, чтобы тело всегда было в порядке. В первую очередь им нужно пользоваться. Движение – это жизнь. Чем меньше мы двигаемся, тем больше риск заболеваний. Вы можете посещать групповые занятия, упражняться в тренажерном зале или танцевать. Вариантов очень много. Но что же делать, если вы занятой человек и почти не имеете свободного времени? Идеальный вариант для вас – утренняя зарядка. Посвятите ей 10-15 минут в день, и ваше тело всегда будет в отличном состоянии.
Отлично влияет на организм человека бег. Утренняя или вечерняя пробежка поднимает настроение. Выбрав для бега живописные места, вы сможете очистить мозг от лишних мыслей и расслабиться. Неважно, какой вид физических нагрузок вы выберете. Важно, чтобы они доставляли вам удовольствие.
Личная гигиена и здоровый сон
Держите тело в чистоте. Это избавит вас от риска получить заболевания, связанные с размножением бактерий и паразитов. А здоровый сон поможет быть всегда активными и полными сил и энергии. Старайтесь спать не менее восьми часов. Наиболее приемлемым временем для сна приходится временной отрезок с 22.00 до 6.00.
Чтобы свести риски заболеваний к минимуму стоит заниматься закаливанием. Оно помогает организму бороться с неблагоприятными внешними факторами. Известно много способов повысить сопротивляемость и иммунитет:
- Принятие воздушных ванн. Это наиболее доступный и легкий способ. Старайтесь часто устраивать прогулки на свежем воздухе, проветривайте помещения. Летом выезжайте загород. Чистый лесной воздух – самая лучшая профилактика заболеваний;
- Принятие солнечных ванн. Не менее эффективным для человека является нахождение на солнце. Однако с ним стоит быть осторожным и избегать прямых лучей в полдень. Также нельзя допускать появление ожогов и тепловых ударов;
- Прогулки босиком. Наши ступни имеют множество чувствительных точек. Их массаж приводит к нормализации работы важных органов;
- Обтирания – мягкий и нежный способ закаливания. Он подходит даже для маленьких детей. Процесс предполагает растирание тела с помощью массажной рукавицы, мочалки или мокрого полотенца;
- Обливания холодной водой – самый известный способ. Можно обливаться полностью или частично. Важно после процедуры обтереться сухим полотенцем;
- Контрастный душ. Чередование холодной и горячей воды придает коже тонус, омолаживает и закаляет организм.
- Моржевание. Этот вид закаливания требует ответственного и осторожного отношения. Перед началом процедур стоит проконсультироваться с врачом.
Отказ от вредных привычек
Каждыйзнает о вреде курения, алкоголя и наркотиков.
Цените свое здоровье, откажитесь ль вредных привычках
Главный врач ГБУЗ АО «Свободненская больница» Н.В. Лесик
Заместитель главного врача по родовспоможению и детству О.В. Химиченко
Фельдшер КМП Л.В. Довжикова
Всемирный день зрения
Всемирный день зрения
Ежегодно, начиная с 1998 года, во второй четверг октября по инициативе Всемирной организации здравоохранения (ВОЗ) отмечается Всемирный день зрения.
Эта масштабная акция, преследующая благородные цели помочь лицам с ослабленной или атрофированной зрительной функцией вести более или менее полноценную жизнь. является одним из способов реализации Глобальной программы по борьбе со слепотой «Видение 2020: Право на зрение».
Всемирный день зрения призван привлечь внимание международного сообщества к проблемам слепоты, нарушениям органа зрения и обеспечения доступности медицинских офтальмологических услуг для всех нуждающихся.
Каждую минуту на нашей планете слепнет ребенок, каждые шесть секунд – взрослый. По данным Международного агентства по профилактике слепоты, во всем мире от нарушений зрения страдают 19 миллионов детей. 12 миллионов из них имеют нарушения зрения из-за аномалий рефракции – состояний, которые легко диагностируются и корректируются. 1,4 миллиона детей являются необратимо слепыми. По данным специалистов, среди будущих первоклассников миопия (близорукость) отмечается примерно у 10-12% детей. К моменту окончания школы она наблюдается уже у 70% детей, особенно в гимназиях и лицеях, где повышена учебная нагрузка.
Ежегодно в России число лиц, впервые ставших инвалидами из-за нарушения зрения, составляет около 45 тысяч. Среди инвалидов по зрению 22% составляет молодежь. 82% людей, страдающих слепотой, входят в возрастную группу 50 лет и старше. В России показатель заболеваемости органа зрения составляет около 11 тысяч человек на 100 тысяч населения. По данным главного офтальмолога РФ, директора МНИИ глазных болезней им. Гельмгольца Владимира Нероева, количество учтенных слепых и слабовидящих в нашей стране составляет 218 тысяч человек, из них абсолютно слепых – 103 тысячи. 285 миллионов человек в мире страдают от различных нарушений органа зрения, из которых 39 миллионов поражены слепотой.
По данным ВОЗ, основными причинами нарушения зрения являются: близорукость, дальнозоркость или астигматизм – 43%; катаракта – 33%; глаукома – 2%. Ведущие причины хронической слепоты – катаракта, глаукома, возрастная дегенерация желтого пятна, помутнение роговицы, трахома и заболевания глаз у детей (например, вызванные дефицитом витамина А). В мире все чаще встречается слепота, развивающаяся с возрастом, а также слепота, вызванная неконтролируемым диабетом.
Медицинская статистика последних лет стабильно выявляет у человечества серьезные проблемы со зрением. Влияние внешних факторов, негативно влияющих на способность видеть, немало:
- естественное старение;
- телевизор, компьютер, сенсорные телефоны и прочие дисплейные гаджеты;
- 3D-технологии;
- вредные привычки;
- бедное витаминами питание и нарушенный обмен веществ;
- плохая экология.
Специалисты ВОЗ уверены, что 80% всех случаев нарушения зрения можно было бы предотвратить или вылечить.
Чтобы сохранить хорошее зрение, следует выполнять несложные правила:
– отказаться от курения (никотин расширяет сосуды, а потом сужает, нарушая питание глаза, что может привести к ишемии сетчатки и уменьшению кровоснабжения органа);
– нужно употреблять продукты, укрепляющие сосуды сетчатки глаза: чернику, черную смородину, морковь. В рационе близоруких должна присутствовать печень трески, зелень (петрушка, салат, укроп, зеленый лук). При дистрофии сетчатки помогают настой илиотвар шиповника, клюква:
Негативное влияние наглаза оказывают искусственный свет, светящиеся экраны телевизора икомпьютера, электронные игры.
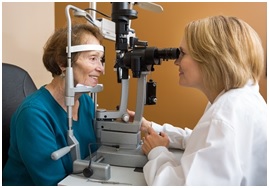
Офтальмологи советуют проверять зрение каждый год, чтобы выявить болезни глаз на ранних стадиях и предотвратить ухудшение зрения, врач может подсказать также возможные методы коррекции зрения.
Педикулез
 Педикулез (вшивость) – это паразитарное заболевание кожи, возбудителем которого является человеческая вошь.
Педикулез (вшивость) – это паразитарное заболевание кожи, возбудителем которого является человеческая вошь.
Различают три вида вшей: платяные, головные и лобковые.
Платяные вши наиболее опасны в эпидемиологическом отношении, так как могут стать переносчиками сыпного тифа, возвратного тифа, волынской лихорадки. Питаясь кровью больного человека, платяные вши при укусе способны передавать возбудителей этих инфекций здоровому человеку.
Пути заражения:
Заражение людей платяными и головными вшами происходит при контакте с завшивленными лицами в организованном коллективе, местах скопления людей (транспорт, бассейны, массовые мероприятия), при совместном проживании в семье, квартире (использование общих расчесок, щеток, постельных принадлежностей, одежды и т.д.).
Лобковый педикулез передается при половых контактах.
От момента заражения вшами (педикулезом) до первых признаков болезниможет пройти несколько недель.
Невозможно заразиться вшами от животных, так как эти паразиты видоспецифичны, то есть человеческие вши могут жить только на человеке.
Основные симптомы педикулеза:
- Кожный зуд в месте укуса вши. При головном педикулезе наиболее часто больных беспокоит зуд кожи головы (за ушными раковинами, в области висков и затылка).
- Бессонница и раздражительность;
- Сыпь. Сыпь при педикулезе проявляется спустя несколько дней после укусов вшей. Для головного педикулеза характерны пятна красного цвета по периферии волосистой части головы.
- Расчёсы. На месте расчесов при вшивости появляются гнойные корочки.
- Наличие гнид в волосах. Наличие гнид на волосах это один из неопровержимых признаков вшей.
Профилактика педикулеза
- соблюдать правила личной гигиены;
- проводить регулярную смену и стирку нательного и постельного белья;
- чистить верхнюю одежду, проглаживать (особенно в области швов);
- не использовать чужую одежду, головные уборы и другие личные вещи;
- содержать в чистоте предметы обстановки и жилые помещения, не допуская скопления грязного белья, одежды, мусора, ненужных предметов;
- регулярно проводить влажную уборку помещений;
- избегать контакта с человеком, больным педикулезом;
- при подозрении контакта кого-либо из членов семьи с зараженным педикулезом внимательно осмотреть голову и шею человека и принять профилактические меры.
Памятка по профилактике педикулёза
 Педикулез (вшивость) – это паразитарное заболевание кожи возбудителем которого является человеческая вошь – мелкое насекомое, паразитирующее на коже и одежде. Проявляется педикулез, в основном, зудом в месте укусов вшей (зуд кожи головы, зуд в области половых органов).
Педикулез (вшивость) – это паразитарное заболевание кожи возбудителем которого является человеческая вошь – мелкое насекомое, паразитирующее на коже и одежде. Проявляется педикулез, в основном, зудом в месте укусов вшей (зуд кожи головы, зуд в области половых органов).
Причины возникновения педикулеза.
Как правило, педикулез развивается при неблагоприятных условиях внешней среды (большие коллективы людей, отсутствие элементарных гигиенических условий, низкий культурный и экономический уровень общества). Иногда вшивость возникает и у чистоплотных людей при контакте с зараженным вшами человеком.

Головной педикулез.
Причиной головного педикулеза является головная вошь (Pediculushumanuscapitis). Головные вши живут до 40 дней. В течение 35 дней вошь откладывает до 10-12 яиц (гнид) в день. Обычно гниды крепятся на волосах и выглядят как прозрачные округлые мешочки, наполненные жидкостью.
После выхода из яйца (гниды) молодая вошь начинает питаться кровью человека и расти. По бокам головных вшей заметна яркая пигментация. Наличие головных вшей свидетельствует о плохой гигиенической обстановке в коллективе, а также о нечистоплотности людей.
Головные вши живут на волосистой части головы, чаще всего встречаются у девочек и у женщин, так как лучше выживают в длинных волосах. Как правило, заражение вшами происходит через расчески, головные уборы, щетки для волос. Также возможен и переход паразита с одного человека на другого. Головные вши чрезвычайно проворны и способны высоко прыгать.
Основные симптомы и признаки педикулеза.
От момента заражения вшами (педикулезом) до первых признаков болезни может пройти несколько недель.
Основными симптомами и признаками педикулеза являются:
- Кожный зуд в месте укуса вши. При головном педикулезе наиболее часто больных беспокоит зуд кожи головы (за ушными раковинами, в области висков и затылка). При головном педикулезе зуд у больных слабой интенсивности, иногда пациенты жалуются лишь на небольшой дискомфорт в области укуса вшей.
- Сыпь как симптом вшей. Как правило, сыпь при педикулезе проявляется спустя несколько дней после укусов вшей. Для головного педикулеза характерны пятна красного цвета по периферии волосистой части головы.
- Расчёсы (экскориации). При длительном течении педикулеза из-за зуда больной расчесывает участки кожи покусанные вшами. Как правило, на месте расчесов при вшивости появляются гнойные корочки.
- Наличие гнид в волосах. Наличие гнид на волосах это один из неопровержимых признаков вшей. Гниды выглядят как маленькие (2-3 мм) серебристые пузырьки прикрепленные к волосам. Гниды могут быть живыми и мертвыми. Мертвые гниды обычно имеют тусклую окраску.
Осложнения при педикулезе.
- Вторичная бактериальная инфекция (пиодермия) на коже головы, заушных областей, лица, импетиго (импетиго это заболевание, для которого характерно наличие поверхностных пузырьково-гнойничковых высыпаний на коже);
- Блефарит, конъюнктивит;
- Лимфаденит;
- Сыпной тиф – вши являются переносчиками сыпного тифа;
- Сепсис.
Профилактика педикулеза.
Профилактика педикулеза заключается в соблюдении гигиенических мер.
Соблюдение личной гигиены. Необходимо регулярно менять белье и одежду (не реже 2-х раз в неделю). Также важно постоянно стирать постельное белье при высокой температуре (следует избегать чужих постельных принадлежностей). Следует тщательно проглаживать одежду (особенно в области швов). Профилактические мероприятия в некоторых коллективах (детских садах, школах, студенческих общежитиях) должно осуществляться воспитателями и врачами прикрепленными к детскому учреждению.
При обнаружении головных вшей их вычесывают частым гребнем, соблюдая осторожность, чтобы не рассеять паразитов. Для уничтожения вшей у взрослого населения и детей с 5 лет рекомендуются следующие средства: лосьоны – "Ниттифор", "Нитилон", "Лонцид"; шампуни – "Биосим", "Веда – 2", "Лаури", "Салюцид", "Паразидоз". Норма расхода препаратов зависит от густоты и длины волос, степени зараженности вшами.
При платяном педикулезе проводят санитарную обработку (моют тело горячей водой с мылом) и одновременно дезинсекцию белья, верхней одежды, постельных принадлежностей и жилых помещений.
Индивидуальная профилактика сводится к регулярному мытью тела со сменой нательного и постельного белья, периодическому осмотру детей дома, а также в детских коллективах, контрольному осмотру белья на педикулез при неудовлетворительных санитарно-бытовых условиях (длительное пребывание в пути); предупреждение контакта с завшивленными людьми.
Если Вы узнали о случае педикулеза в школе, попросите вашего ребенка:
- не меняться одеждой со своими друзьями, особенно шарфами и шапками;
- пользоваться только своей расческой для волос и заколками;
- в бассейне прятать волосы под шапочку;
- не пользоваться чужим полотенцем.
Если все–таки Ваш ребенок заразился вшами, примите меры личной профилактики:
- проверьте всех членов семьи в тот же день, как обнаружили педикулез у Вашего ребенка;
- прокипятите и прогладьте утюгом белье, которое носит и на котором спит ребенок;
- пропылесосьте дом и машину.
Будьте внимательны к себе и окружающим! Будьте здоровы!
Главная мера профилактики педикулеза – соблюдение правил личной гигиены!