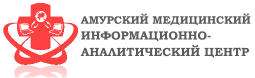– распространенные причины госпитализации, при этом диагноз ''ишемический инсульт'' подтверждается примерно у 70-80% пациентов старше пятидесяти лет. Возможные последствия ишемического инсульта – преждевременная смерть, инвалидизация человека. Во многих случаях, избежать инсульт можно при правильной организации распорядка жизни, коррекцией артериальной гипертензии, профилактикой атеросклероза.
Ишемический инсульт (ИИ) – это острое нарушение мозгового кровообращения, следствие дефицита кровоснабжения, сопровождаемое омертвением участка мозга. Другое название ишемического инсульта – ''инфаркт мозга'' также отражает суть патогенеза в головном мозге. Ишемический инсульт (ИИ) – это острое нарушение мозгового кровообращения, следствие дефицита кровоснабжения, сопровождаемое омертвением участка мозга. Другое название ишемического инсульта – ''инфаркт мозга'' также отражает суть патогенеза в головном мозге.
Симптомы ишемического инсульта

 Признаки острого нарушения мозгового кровообращения – повод для обращения человека за врачебной помощью.
Признаки острого нарушения мозгового кровообращения – повод для обращения человека за врачебной помощью.
В большинстве случаев эти признаки определяют близкие больного, по его внешнему виду, поведению, реагированию на раздражения:
– нарушения сознания (от легкой заторможенности до комы);
– снижения/потери болевой чувствительности участков тела;
– снижения/потери двигательных, голосовых функций;
– головная боль.
Симптомы острого нарушения мозгового кровообращения (ОНМК) – повод для госпитализации человека.
Симптомы ОНМК определяет врач реанимационной бригады скорой помощи. Использует тест ''Лицо-Рука-Речь'', в случае комы пациента – тест ШКГ (шкала комы Глазго). Клинические выводы врач подтверждает результатами измерениями артериального давления (до 80% выявляют повышенное давление), электрокардиограммой (используется для дифференциации похожих заболеваний).
При подтверждении ОНМК, больного немедленно доставляют в стационар. Чем быстрее больной будет доставлен в стационар для экстренной терапии, тем больше шансов на благоприятный исход!
 Причины ишемического инсульта
Причины ишемического инсульта
Не все причины ишемического инсульта поддаются классификации. Множество клинических примеров неясных кардиоваскулярных патологий, особенно у людей до пятидесяти лет. По разным данным до 40% всех инсультов в молодом возрасте не имеют установленную причину. Тем не менее предложено несколько классификаций причин, одна из них предполагает условное деление причин на два основных компонента.
Некорректируемые причины ишемического инсульта
· возраст;
· пол;
· наследственная предрасположенность;
· стресс -факторы;
Некорректируемые причины даны при рождении, либо обусловлены случайными факторами.
Годовой риск развития ишемического инсульта инсульта в возрасте:
· 20 лет составляет 1/3000 человек.
· 84 года и выше – 1/45 человек.
Значительное повышение вероятности инсульта регистрируют происходит после 45 лет.
У женщин до 30 и после 80 лет риск развития ишемического инсульта достоверно выше, чем у мужчин того же возраста, а с 30 до 80 лет у мужчин больше причин развития инсультов. Это утверждение относится к разным возрастным, гендерным группам, не имеющим в анамнезе хронических заболеваний, доказано влияющих на мозговой кровоток. Рядом исследователей доказана высокая семейная предрасположенность к инфарктам мозга.
Корректируемые причины ишемического инсульта
Корректируемые причины в порядке убывания значимости:
· атеросклероз;
· артериальная гипертензия;
· гиподинамия;
· остеохондроз шейного участка скелета;
· ожирение;
· сахарный диабет;
· злоупотребление алкоголем;
· курение;
· применение оральных контрацептивов.
Корректируемые причины – результат хронических заболеваний, либо вредных привычек.
Ведущие факторы – атеросклероз и артериальная гипертензия, обусловлены нарушением липидного углеводного обмена. Риск развития атеросклеротических бляшек начинается с двадцати лет.
Поддержание нормального уровня артериального давления в пределах (120/80), примерно на 40%, снижает риск развития ишемического инсульта после сорока лет.
Применение оральных контрацептивов молодыми женщинами значительно увеличивает риск инсульта, а именно: риск инсульта – 13/100000 в случае приема контрацептивов, против 3/100000 у женщин, не принимающих эти средства. Одна из возможных причин этого феномена – гиперкоагуляция клеток крови под действием препаратов.
 Последствия и осложнения ишемического инсульта
Последствия и осложнения ишемического инсульта
Рекомендации по снижению риска ишемического инсульта
Рекомендации даны на основании ''Рекомендаций по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками'', 2008, подготовленных авторским коллективом Исполнительного комитета Европейской инсультной организацией (ESO)
· Больным с сахарным диабетом рекомендовано поддержание артериального давления на уровне (130/80), его коррекцию проводить ''Cтатинами'' – фармакологическими препаратами, применяемыми для уменьшения уровня холестерина и атерогенных липопротеинов в крови (Аторис, Акорта, Атомакс, Аторвастатин, Вазимип, Веро-Симвастатин, Зокор, Зокор-форте, Кардиостатин, Лескол форте, Липтонорм, Мертенил, Овенкор, Розукард, Розулип, Роксера, Симва Гексал, Симвастатин Алкалоид, Симвастол, Симвар, Симгал, Таркаверд, Тулип, Холестар и другие). Все препараты из фармакологической группы – статины имеют ограничения и противопоказания.
· Курение вдвое повышает риск развития ишемического инсульта, отказ от курения достоверно снижает риск ишемического инсульта на 50%
· Алкоголь, высокие (от 60 г/день и выше), умеренные (от 12 до 24 г/день) дозы повышают риск, а низкие (12 г/день) дозы наоборот снижают риск развития ишемического инсульта.
· Умеренная физическая активность, физические нагрузки в свободное от работы время (2-5 часов/неделю) достоверно снижают уровень риска ишемического инсульта.
· Масса тела. Индекс массы больше 25 ед. Является равной причиной инсультов для мужчин и женщин в виду гипертензии и риска развития у этой категории сахарного диабета. Большой живот у мужчин повышает риск инсульта, у женщин зависимость не выявлена. Снижение массы тела достоверно снижает риск сердечно-сосудистых нарушений, но не инсультов.
· Постемонаузальная и эстроген-заместительная терапия у женщин. Доказано, что риск инсульта увеличивается у женщин длительное время (более пяти лет) принимающих заместительную терапию.
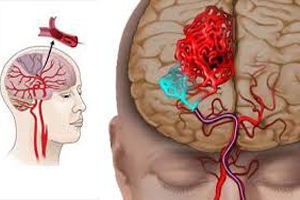
Геморрагический инсульт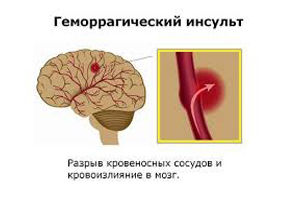
- Геморрагический инсульт диагностируются у 7-20% пациентов. Заболевание характеризуется тяжелым патогенезом, с летальностью до 50%, инвалидизацией до 80%.
- Своевременное, выявление первых признаков заболевания, быстрое доставление больного в клинику, примерно на 15% повышает вероятность благоприятного исхода геморрагического инсульта.
Что такое геморрагический инсульт?
- Нозологическая форма включает два термина. ''Геморрагия'' – это кровоизлияние. Термин ''Инсульт'' знаком по описанию инфаркта мозга.
- Геморрагический инсульт – это гипертоническое кровоизлияние в паренхиму головного мозга, сопровождающееся острым нарушением мозгового кровообращения, утратой функций пораженного участка, развитием патогенеза в ядре и перифокальной (вокруг ядра) зоне, проявляется общими и местными неврологическими симптомами.
- Геморрагический инсульт – это, в основном, осложнение гипертонической болезни.
 Причины геморрагического инсульта
Причины геморрагического инсульта
Примерно в 2-15% причины геморрагических инсультов остаются нераспознанными. Имеются упоминания до 25% острых нарушений мозгового кровообращения неясной этиологии.
Основные доказанные причины геморрагического инсульта:
· артериальная гипертензия,
· курение,
· диабет
· дислипидемия,
· фибрилляция предсердий,
· заболевания сердечно-сосудистой системы,
· асимптомный стеноз коротидных сосудов.
· серповидно-клеточная анемия
· ожирение.
· малоподвижный образ жизни.
Причины ГИ, которые человек может корректировать самостоятельно
Простая, регулярная, профилактика инсультов, основанная на знаниях патофизиологии сердечно-сосудистой системы, на 10-30% снижает риск инсультов и преждевременную гибель людей, следящих за здоровьем.
Артериальная гипертензия
Высокое давление регистрируется у 70-80% лиц, перенесших инсульт
Длительная гипертензия сопровождается потерей эластичности, вынужденным расширением сосудов, истончением их стенок. Резкий скачок артериального давления может спровоцировать разрыв стенок сосудов головного мозга
Рекомендуемое артериальное давление (АД):
· Мужчины/женщины до 40 лет:
o оптимальное – 120/80 мм.рт.ст.;
o нормальное – 130/85 мм.рт.ст.
· Мужчины:
o от 40 до 49 лет – 150/98 мм.рт.ст.
o от 49 до 79 лет – 155/103 мм.рт.ст.
· Женщины:
o от 40 до 49 лет 150/94 мм.рт.ст.
o от 49 до 79 лет 177/97 мм.рт.ст.
Медикаментозная коррекция АД – важный фактор профилактики инсульта. Снижение давления на 5 мм.рт.ст. понижает на 14% риск развития инсульта, на 7% – риск смерти.
Коррекцию начинать при давлении:
· выше 140/90 в популяции людей не имеющих в анамнезе сердечно-сосудистые заболевания.
· выше 130/85 в популяции людей страдающих ИБС, диабетом, заболеваниями почек, цереброваскулярными патологиями.
Для самостоятельного контроля АД рекомендованы тонометры автоматические, полуавтоматические, с плечевой, кистевой манжетой (Omron, Nissei, AND, другие). Выбор лекарственных препаратов согласовать с врачом кардиологом. Направления к кардиологу ''по квоте'' получить в участковой поликлинике у терапевта. Обследование также можно пройти платно в кардиологическом центре.
Дислипидемия
Нарушение липидного обмена при избытке холестерина низкой плотности приводит к сужению просвета сосудов головного мозга, нарушению питания нервной ткани, снижению функции мозговой деятельности, развитию атеросклероза.
Атеросклероз, в том числе на субклинической стадии – причина дебюта геморрагического инсульта. Нормальный уровень:
· общего холестерина – до 5,0 ммоль/л;
· липопротеидов низкой плотности (ЛПНП) – 2,6-3,3 ммоль/л;
· липопротеидов высокой плотности (ЛПВП) – 1,03-1,52 ммоль/л;
Выбор лекарственных препаратов согласовать с терапевтом. Коррекцию уровня холестерина проводить фармакологическими средствами – статинами, фибратами, ниацином, другими в разных лекарственных формах. Статины эффективны при ишемических инсультах, менее эффективных при мозговых кровоизлияниях.
Сахарный диабет
Показатели глюкозы в плазме крови натощак:
· меньше 6.1 ммоль/л – нормальный уровень;
· от 6.1 до 7.0 ммоль/л – предвестники нарушения углеводного обмена;
· больше 7.0 ммоль/л – сахарный диабет (требуется клиническое подтверждение).
Показатели уровня глюкозы в цельной крови отличаются. В продаже имеются портативные аппараты для самостоятельного контролирования уровня глюкозы в крови. Аппараты имеют встроенную функцию уведомления о высоком/низком уровне глюкозы. В России рекомендованы для использования портативные глюкометры серии OneTouch, Омелон, другие. Лечебную корректировку углеводного обмена согласуют с врачом, выбор фармпрепаратов зависит от типа диабета.

Чаще встречаются подкорковые кровоизлияния, реже кровоизлияния в паренхиму. Кровоизлияния вызваны массивными родовыми кровопотерями, связанными с этим нарушениями сердечно-сосудистой системы. Лечение проводят с учетом характера выявленной патологии.
Курение
Курение – одна из причин инсульта. Доказано влияние никотина на развитие атеросклероза. Отказ от курения значительно снижает риск развития инсульта.
Малоподвижный образ жизни
Призыв заниматься спортом, в большей мере, относится к молодым людям. Для лиц старшего и пожилого возраста достаточно проводить умеренные физические упражнения в составе одновозрастной группы людей, либо регулярно гулять на свежем воздухе.
Возможные предвестники геморрагического инсульта

· покалывания, онемения половины лица;
· сильная, резкая боль в глазах, частичная потеря зрения;
· внезапная потеря равновесия;
· затруднения в понимании речи.
Появляются незадолго до приступа, однако не являются обязательными признаками ГИ.
Для геморрагического инсульта более характерен внезапный дебют заболевания. Накануне или непосредственно до приступа возможен стресс в виде физической, эмоциональной нагрузки.
Симптомы геморрагического инсульта
Известно более сотни разнообразных клинических симптомов геморрагического инсульта, возможна трансформация ишемического инсульта в геморрагический. Это значительно усложняет дифференциальную диагностику заболевания. Первичные признаки, указывающие на инсульт, следует определять по описанию ощущений больного, изменению речи, сильной головной боли, нарушению сознания.
Профилактика инсульта
Человеку, который перенес инсульт, может снова грозить данное заболевание в течение первых нескольких лет, если он не будет проводить профилактику инсульта.
По статистике, инсульт возникает повторно у 20 % людей в первый год после первого инсульта. У 18% инсульт повторяется после трех лет, а у 40% – в течение пяти лет после первого инсульта.

Это происходит потому, что врачи не смогли выявить причины возникновения инсульта в первый раз и не получилось исправить положение.
Повторный инсульт может возникнуть из-за таких факторов как атеросклероз сосудов с высоким уровнем холестерина, артериальная гипертония, нарушения сердечного ритма, проблемы с сердцем – такие как сердечная недостаточность, ишемическая болезнь сердца. Также к инсульту приводят курение, сахарный диабет, ограниченная физическая активность, злоупотребление алкоголем.
Поэтому для хорошей профилактики инсульта нужно в первую очередь изменить прежний образ жизни: отказаться от вредных привычек, увеличить физическую активность. Также рекомендуется провести обследование, для того чтобы определить, что повлияло на нарушение кровообращения в головном мозге, и вылечить то заболевание, которое и привело к инсульту.
В основном, статьи, подобные этой, читают те, кто уже перенес один инсульт. Как правило, после инсульта, люди становятся инвалидами. Поэтому старайтесь не переутомлять мозг после перенесенного инсульта. Профилактика инсульта включает не только правильное питание, но и нужно заниматься физической активностью, не злоупотреблять курением и алкогольными напитками.
К сожалению, не все люди придерживаются таких правил. Если вы уже отметили свое сорокалетие, то вам просто необходимо постоянно производить контроль над своим давлением, примерно два или три раза в неделю. Как правило, инсульт случается у тех, кто переживает повышенное артериальное давление. И даже не важно, чтобы оно было очень высоким. Также причиной инсульта может стать стресс.
Физическая активность – это очень хорошо. Но постарайтесь не переусердствовать в этом. Измеряйте свой пульс, давление, согласуйте нагрузки с врачом, чтобы он смог подсказать вам, чего делать не стоит. Хорошая нагрузка для вашего тела – это плаванье, ходьба, велосипедный спорт, лыжи.
Лекарства для профилактики инсульта
Любой инсульт, независимо от его вида, происхождения и последствий считается тяжелым заболеванием головного мозга. Поэтому крайне важно уметь правильно его лечить. Но профилактика этого состояния не менее важна, чем лечение. На самом деле ей должно уделяться еще большее внимание. Ведь лечебный процесс всего-навсего направлен на незначительное улучшение уже нарушенной функции и структуры мозга, а задача профилактики – не допустить развитие этих нарушений. Центральная роль в этом мероприятии принадлежит медикаментозным препаратам
Вторичная профилактика инсульта

Инсульт никогда не бывает первичным заболеванием. Он развивается на фоне определенных патологических состояний, являясь их осложнением или закономерным финалом. Поэтому вторичная профилактика инсульта носит двоякий характер. С одной стороны, она направлена на лечение и предупреждение тех болезней, которые составляют группу риска по поражению мозга, с другой, должна включать мероприятия, направленные на предотвращение повторных инсультных атак. Вторичной профилактике подлежат, как люди, перенесшие нарушения мозгового кровообращения, так и те, у кого слишком высокий риск их развития.
Мероприятия вторичной профилактики инсульта включают в себя:
1. Коррекция артериального давления и гипертонической болезни. Поддержание этого жизненно важного параметра на постоянном уровне, не допуская его критических перепадов, особенно в сторону критического повышения, является базовым мероприятием. Ведь одним из осложнений гипертонии является геморрагический инсульт;
2. Лечение метаболического синдрома и сахарного диабета. На фоне этих состояний развивается поражение сосудов мозга (диабетическая ангиопатия мозга). В её основе лежит сужение крупных и мелких внутримозговых сосудистых сплетений, критическим проявлением которого выступает инсульт. Поэтому, если своевременно вмешаться в течение диабете, можно эффективно предупредить подобные состояния;
3. Коррекция массы тела. Зафиксировано более частое развитие инсультов, как ишемического, так и геморрагического типов у людей с повышенной массой тела. Поэтому за ней нужно следить по показателю индекса массы тела, который представляет собой соотношение веса к квадрату роста в метрах;
4. Контроль за свертыванием крови. Если у человека слишком густая кровь, то существует крайне высокий риск развития тромбов в сосудах мозга с трансформацией процесса в ишемический инсульт. В случае слишком жидкой крови на фоне ослабленных сосудов может возникнуть кровоизлияние в мозг;
5. Коррекция уровня холестерина крови и лечение атеросклероза сосудов. Эти два компонента в патогенезе любого вида инсульта взаимосвязаны между собой и другими факторами риска. Можно сказать, что они выступают основным карательным инструментом. Ведь холестериновые бляшки не только сужают сосудистый просвет, но и нарушают его прочность;
6. Отказ от вредных привычек. В отношении инсульта речь идет о злоупотреблении алкоголем, табакокурении и увлеченности крепким кофе. Все эти вещества усиливают расстройства мозгового кровообращения, особенно в случае уже пережитого инсульта. Поэтому их употребление категорически запрещено при ишемических и геморрагических инсультах;
7. Нормализация физической и психо-эмоциональной активности. Нагрузки должны быть щадящими, по возможности минимальными.
Будьте здоровы !